【 姿勢制御ストラテジー (Postural Control Strategy)】は、バランス障害を評価・リハビリする上で非常に重要な視点です。
特に脳卒中やパーキンソン病、高齢者の転倒リスクが高い患者において、どの戦略を使えているか・使えていないかを理解することで、より効果的なアプローチが可能になります。
この記事では、リハビリ臨床に直結する足関節・股関節・ステッピングストラテジーの基礎知識と臨床応用、実際の症例を通した観察ポイントやリハ介入を、現場の目線でわかりやすく解説します。
- 📊 統計データ
- 🟣 姿勢制御ストラテジーとは?
- 🟣 姿勢制御の神経メカニズム
- 🟣 姿勢ストラテジーの評価法
- 🟣 姿勢ストラテジーを活かしたリハビリ介入
- 🟣 姿勢ストラテジーを活かしたリハビリ介入
- 🟣 姿勢ストラテジーを活かしたリハビリ介入
- 🟣 姿勢制御トレーニングの具体例
- 🧠 姿勢制御トレーニングのポイントまとめ
- 🟣 国家試験対策ポイント
- 🟣 Q&A|姿勢制御ストラテジーに関するよくある質問
- 🔵 ガイドライン|姿勢制御と転倒予防に関する推奨事項
- ✅ 総合的まとめ:実践への活かし方
- 📚 書籍紹介
- 🟢 まとめ|姿勢制御ストラテジー臨床応用のポイント
- ⚠️ 注意点
- 🟣 最後に
📊 統計データ
- 高齢者の年間転倒率:約30%(厚労省「健康づくりのための身体活動基準」より)
- パーキンソン病患者の約70%がバランス障害を訴える(J Neurol Neurosurg Psychiatry. 2016)
- 脳卒中発症後、転倒リスクが1.5~2倍に増加(Stroke. 2015)
🟣 姿勢制御ストラテジーとは?
✅ 姿勢制御とバランスの関係
私たちが立っているとき、歩いているとき、ふとしたときにグラッとしないように保っている「バランス」は、無意識のうちに働く姿勢制御の力によって支えられています。
この姿勢制御には、身体が揺れたり、押されたりといった外的な変化に対して、重心を保つための反応(=戦略=ストラテジー)が使われています。
✅ 姿勢制御ストラテジーの3つの基本パターン
以下の3つが代表的な姿勢制御ストラテジーです
| ストラテジー名 | 主な特徴 | 適応場面 |
|---|---|---|
| 足関節ストラテジー(ankle strategy) | 足関節を軸に、身体全体を前後に揺らすようにしてバランスを取る。 | 軽いふらつきや小さな外乱に対して立位保持。 |
| 股関節ストラテジー(hip strategy) | 股関節を素早く屈伸させ、上半身を前後に動かしてバランス調整。 | 大きめの揺れや、足部でのコントロールが難しいとき。 |
| ステッピングストラテジー(stepping strategy) | バランスを崩した際、素早く一歩踏み出して体を支える。 | 重心が大きく崩れたときの緊急対応。 |
✅ 動的・静的アライメントとの関連
この3つのストラテジーは、単なる筋骨格の反応ではなく、姿勢アライメント(alignment)とも密接に関係しています。
- 静的アライメント(static alignment)
→ 骨盤や体幹、下肢の位置関係が整っているほど、ストラテジーが発現しやすい。 - 動的アライメント(dynamic alignment)
→ 動きの中での軸の安定性があると、戦略の使い分けがスムーズになる。
特に骨盤の傾きや足部アライメントが乱れていると、足関節・股関節の使い方に悪影響を及ぼし、バランスが崩れやすくなります。
✅ なぜリハビリで重要なのか?
高齢者や神経疾患の患者では、使えるはずのストラテジーが使えない、または特定の戦略しか使えないといった偏りが見られます。
リハビリでは、
- どのストラテジーが発現しているか
- どのストラテジーが破綻しているか
を見極めることで、バランス練習の質と安全性を高めることができます。
📝 ポイントまとめ:
- 姿勢制御ストラテジーは、バランス調整のための自動的な動き。
- 足関節・股関節・ステッピングの3戦略が基本。
- 患者ごとに使える戦略が異なるため、観察と評価がカギになる。
姿勢制御ストラテジーとは何なのか?別記事🫱『バランスと姿勢制御のリハビリ|アンクル・ヒップ・ステップ戦略の評価と臨床応用』の中で解説🚶
🟣 姿勢制御の神経メカニズム
✅ 姿勢制御を支える神経系の3本柱
姿勢を保つための神経メカニズムには、以下の3つの感覚系が深く関わっています。
| 感覚系 | 役割 | 臨床での例 |
|---|---|---|
| 視覚(Visual) | 身体の位置を外界と照らし合わせて把握 | 暗い場所や目を閉じるとふらつく |
| 前庭感覚(Vestibular) | 頭の傾きや加速度を捉えて空間的なバランスを調整 | 回転後やめまいでバランスを崩す |
| 体性感覚(Somatosensory) | 足裏の接地感、関節の位置感覚など | 関節の位置がわからずに転倒する |
これらの情報が脊髄~脳幹~大脳皮質まで連携し合いながら統合され、適切な「姿勢制御反応」が生まれます。
✅ 中枢神経の姿勢制御ネットワーク
- 脳幹(中脳・橋・延髄)
→ 姿勢反応の反射的制御に重要。姿勢の維持や急な外乱への反応に関与。 - 小脳
→ 運動の微調整や学習を担当。失調や揺れのある動きはここが関係。 - 大脳皮質(前頭葉・運動野)
→ 意図的な姿勢制御や予期的姿勢制御(anticipatory postural adjustment)を実行。 - 基底核
→ パーキンソン病におけるバランス障害と密接。自動的な動作切り替えが困難になる。
✅ 神経疾患と姿勢戦略の障害
疾患によって、どの神経系に問題が起きるかによって使えるストラテジーに偏りが見られます。
| 疾患 | 主な障害部位 | 特徴 |
|---|---|---|
| 脳卒中 | 一側の大脳皮質・内包 | 足関節・股関節反応の左右差、ステップ遅延 |
| パーキンソン病 | 黒質~基底核回路 | 姿勢の切り替え困難、予期的姿勢反応の低下 |
| 小脳失調 | 小脳虫部・半球 | 姿勢反応のタイミング異常・振戦や代償動作 |
✅ 姿勢制御は「入力 → 中枢処理 → 出力」
簡単に流れをまとめると:
- 入力:
視覚・前庭・体性感覚の情報収集 - 中枢処理:
小脳・脳幹・大脳での統合と戦略の決定 - 出力:
姿勢筋群の適切な協調運動による反応(足関節・股関節・ステップ)
このように、姿勢制御は「感覚と運動の協調システム」として成り立っています。
📝 ポイントまとめ:
- 視覚・前庭・体性感覚がバランス維持に不可欠。
- 神経疾患によって使えるストラテジーが異なる。
- 姿勢制御は、感覚の入力→中枢統合→運動出力の3段階からなる。
🟣 姿勢ストラテジーの評価法
✅ なぜ評価が重要か?
リハビリ臨床において、姿勢ストラテジーが適切に発現しているかを見極めることは、バランス能力の向上と転倒予防に直結します。
患者がどの戦略を「使えているか」「使えなくなっているか」「代償しているか」を評価することで、リハのアプローチが大きく変わります。
✅ 主な評価方法:3つのアプローチ
① 観察的評価(Observation)
- 患者が立位や歩行中にどのようにバランスを保っているかを視覚的に分析。
- バランステスト中に起こる足関節・股関節・ステップ反応を観察。
🔍 チェックポイント:
- 軽い揺れで足関節が動いているか?
- 大きな揺れで股関節の屈伸があるか?
- バランス喪失時にステップが出るか?
② 臨床バランステストの活用
| テスト名 | 特徴 | 評価ポイント |
|---|---|---|
| Berg Balance Scale(BBS) | 基本的な姿勢制御能力を14項目で評価 | 静的〜動的姿勢バランス全般 |
| Functional Reach Test(FRT) | 前方への到達距離でバランス能力を評価 | 姿勢調整の限界距離 |
| Timed Up & Go(TUG) | 動作移行と歩行の安定性を評価 | 姿勢切り替え・ステップ戦略が見える |
| Mini-BESTest | 姿勢戦略を細かく分類評価可能 | 感覚統合・歩行・反応性バランスなどに分類 |
※Mini-BESTestは、姿勢戦略に関する詳細なサブテスト(anticipatory、reactiveなど)が含まれ、特に神経疾患に有用です。

③ 検査機器を用いた評価(可能な場合)
- フォースプレート(重心動揺計):
重心の動き・揺れパターンを客観的に数値化。 - モーションキャプチャ・加速度センサー:
関節の運動パターンから、どのストラテジーが使われているかを解析。
ただし、多くの現場では簡便な観察評価と臨床テストの併用で十分に有用です。
✅ ストラテジー評価の臨床での活かし方
- 股関節戦略に偏る高齢者:
→ 足関節の反応を促す練習が有効 - ステップが出ないパーキンソン病患者:
→ ステッピング訓練+外的刺激を使った練習 - 脳卒中で片側のみ使える患者:
→ 麻痺側の戦略再獲得 or 健側の代償強化
評価結果をもとに戦略ごとのトレーニングへとつなげることが、リハの質を大きく高めます。
📝 ポイントまとめ:
- 姿勢戦略の観察・スクリーニングがバランス練習の出発点。
- Mini-BESTestなどの臨床テストが有用。
- 患者の使える・使えないストラテジーに応じて練習内容を選択するのが臨床力。
🟣 姿勢ストラテジーを活かしたリハビリ介入
臨床症例①:脳卒中患者の場合
✅ ケース概要
- 年齢・性別: 72歳・男性
- 疾患名: 右中大脳動脈領域の脳梗塞(発症後2週間)
- 麻痺側: 左片麻痺(Brunnstrom stage:下肢 IV)
- 症状: 立位バランス不良、方向転換でのふらつき、ステップの遅れ
✅ 評価結果から見る姿勢ストラテジー
🔍 姿勢反応の観察
| 戦略 | 評価結果 | 備考 |
|---|---|---|
| 足関節戦略 | ほぼ見られず | 左足の足関節周囲筋の協調不良 |
| 股関節戦略 | 代償的に優位 | 骨盤の回旋・左右体重移動の崩れ |
| ステップ戦略 | 遅延+方向誤認 | 左方向へのステップが極端に遅い |
✅ リハビリ介入方針と実践
📌 STEP 1:足関節戦略の再構築
- 目的: 左足関節の反応性バランス能力の再学習
- 方法:
- 両足立位での前後・左右への軽度揺らし
- バランスマットやバランスボード上での足首反応促進
- ミラーを活用しながら視覚フィードバック付き荷重訓練
🧠 視覚・体性感覚の再統合を促進
📌 STEP 2:ステップ戦略の誘導と再獲得
- 目的: バランス喪失時の安全なステップを促す
- 方法:
- セラピストの突発的な外乱入力に対して左方向ステップを促す
- パラレルバー内でのステップ練習(視覚キュー付き)
- メトロノームに合わせたリズムステップ
🧠 予測的姿勢制御と反応的姿勢制御の両方を刺激
📌 STEP 3:戦略の統合と応用課題
- 目的: 実生活環境での安定性向上
- 方法:
- 方向転換を含む歩行訓練
- 視覚や前庭刺激を加えたDual-taskトレーニング
- 段差昇降やスロープ歩行での重心操作練習
🧠 環境変化に応じた柔軟な戦略切り替えの練習
✅ 介入後の変化と考察
| 項目 | Before | After(2週間後) |
|---|---|---|
| Berg Balance Scale | 29点 | 39点(+10点) |
| 左方向へのステップ出現率 | 30% | 75% |
| 転倒リスク | 高 | 中程度に改善 |
📝 ステップ戦略の出現が促されたことで、急な姿勢変化にも適応できるように
✅ 実臨床へのポイント
- 片麻痺患者では使えない戦略の明確化→再構築が鍵
- 初期は視覚や体性感覚を活用した誘導的介入が有効
- 徐々に実生活に近い動作環境での練習へシフト
🟣 姿勢ストラテジーを活かしたリハビリ介入
臨床症例②:パーキンソン病患者の場合
✅ ケース概要
- 年齢・性別: 68歳・女性
- 疾患名: パーキンソン病(Hoehn & Yahr Ⅱ〜Ⅲ)
- 主症状: 前傾姿勢、小刻み歩行、すくみ足(festination)、反応性バランス低下
- 生活状況: 自宅内は自立、外出時に不安あり
✅ 姿勢ストラテジー評価と問題点
🔍 姿勢反応の観察結果
| 戦略 | 評価結果 | 備考 |
|---|---|---|
| 足関節戦略 | 低下 | 筋緊張亢進により動きが鈍い |
| 股関節戦略 | 不完全 | 体幹の柔軟性低下で機能不十分 |
| ステップ戦略 | 著明に障害 | すくみ足によりステップ反応が出ない |
🧠 パーキンソン病では「姿勢反応の遅延・硬直化」が共通課題
✅ リハビリ介入方針と実践内容
📌 STEP 1:リズム・キューを用いたステップ誘導
- 目的: 凍結歩行・すくみ足の改善とステップ反応の促進
- 方法:
- メトロノーム(90〜100bpm)に合わせた一歩出し練習
- 床マーカー(ステップ枠)を使って視覚キューを提示
- 音楽療法との併用で歩行リズムを安定化
🔍 外部キューは大脳基底核障害による内部駆動の低下を補う
外部キューとは🔎
身体外部からの刺激によって、行動や動きを促すための手がかりや合図のこと
📌 STEP 2:方向転換やバランス挑戦課題
- 目的: ステップ戦略・股関節戦略の再獲得
- 方法:
- 歩行中のターン動作訓練(意識的な上体回旋を促す)
- 左右への側方ステップ練習
- 狭いスペースでの動作変換(ドアの開閉・Uターン)
🌀 無意識な動作切替の困難さに対し、意図的なコントロールを学習
📌 STEP 3:Dual-task環境での応用訓練
- 目的: 実生活環境に近づけた姿勢ストラテジーの汎化
- 方法:
- 会話しながらの方向転換
- 物を持ったままの歩行訓練
- バランスパッドや段差のある課題設定
🧠 注意資源が分散されても反応できる姿勢戦略の自動化を目指す
✅ 介入後の変化と考察
| 項目 | Before | After(3週間後) |
|---|---|---|
| Mini-BESTest | 14点 | 22点(+8点) |
| ステップ出現率(外乱刺激時) | 40% | 80% |
| Dual-task時の停止頻度 | 高 | 中程度に改善 |
📝 特に音楽・視覚・触覚など「外部刺激」を活用することで、姿勢戦略の出現率が向上
✅ 臨床での重要ポイント
- パーキンソン病では内部からの運動開始が困難 → 外的キューが鍵
- ステップ戦略が出ないことで転倒リスクが急増
- 姿勢制御訓練は音・視覚・タスク組み合わせが効果的
🧩 戦略的アプローチによって「すくみ」「転倒不安」「反応性低下」を克服
🟣 姿勢ストラテジーを活かしたリハビリ介入
臨床症例③:高齢者(加齢による姿勢制御低下)
✅ ケース概要
- 年齢・性別: 83歳・男性
- 既往歴: 高血圧、変形性膝関節症
- 主訴: 立位時のふらつき、屋外歩行中の転倒歴あり(過去6ヶ月で2回)
- 生活状況: 自宅で家族と同居、買い物はシルバーカーを使用
✅ 姿勢ストラテジー評価と問題点
🔍 姿勢反応の観察結果
| 戦略 | 評価結果 | 備考 |
|---|---|---|
| 足関節戦略 | 弱い反応 | 筋力・固有感覚の低下あり |
| 股関節戦略 | 過剰に依存 | 骨盤回旋・前傾動作に頼る |
| ステップ戦略 | 出現までに時間がかかる | 反応性遅延と判断の遅れが原因 |
🧠 加齢による「感覚統合力の低下」「反応時間の延長」が転倒要因
✅ リハビリ介入方針と実践内容
📌 STEP 1:感覚入力の強化と足関節戦略の再学習
- 目的: 足関節での微細な姿勢修正力の向上
- 方法:
- 閉眼立位保持+柔らかい床面での足裏感覚強化
- 軽い外乱(セラピストの押し)に対する前後左右バランス反応練習
- 爪先・踵上げ運動(低負荷で高頻度)による筋出力強化
🦶 視覚依存を減らし、体性感覚主体のバランス能力を回復
📌 STEP 2:遅延したステップ戦略の活性化
- 目的: 転倒回避の最終手段であるステップ反応のタイミング改善
- 方法:
- セラピストによる突発的な外乱に対する素早い一歩出し練習
- ボールを投げる・拾う動作中の外乱入力による応答練習
- ターン練習+一歩歩行動作をセットで行う反応性課題
⏱️ 「気づき → 判断 → 動作」までの連鎖を短縮する
📌 STEP 3:生活場面を想定した応用訓練
- 目的: 実生活でのバランス崩壊時に柔軟な戦略選択を可能にする
- 方法:
- 買い物カゴを持ちながらのスロープ昇降
- 玄関の段差での方向転換+立位保持
- 洗濯かご運搬中の障害物回避練習
🧠 加齢による判断力の低下を想定し、繰り返し練習で自動化を目指す
✅ 介入後の変化と考察
| 項目 | Before | After(4週間後) |
|---|---|---|
| TUG(Timed Up and Go) | 16.8秒 | 12.3秒(改善) |
| Mini-BESTest | 15点 | 22点(+7点) |
| 転倒不安感(FES-I) | 高 | 中程度に軽減 |
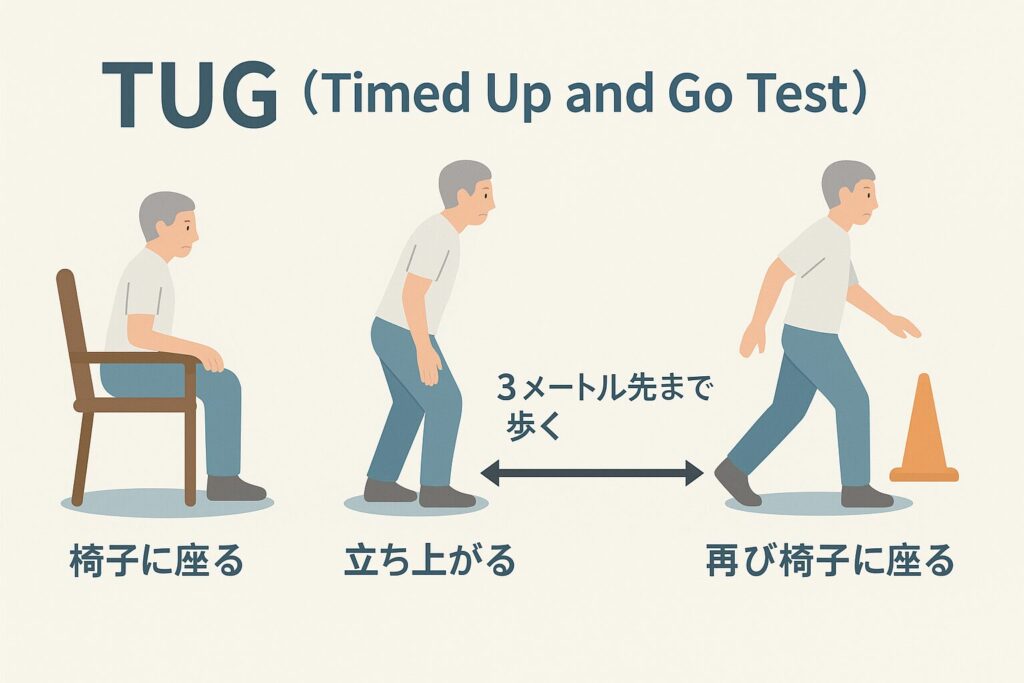
📝 ステップ戦略の遅延が改善し、「ふらついても転ばない」自信がついた
✅ 臨床での注意点と工夫
- 高齢者は多感覚の統合低下+判断力の鈍化 → 反応の準備に時間がかかる
- 反復・予測不能な課題設定がステップ戦略の促通に有効
- 自宅環境を想定したシチュエーション訓練で転倒予防へ直結
🌟 「歳だから仕方ない」ではなく、正しく刺激すれば反応戦略は回復できる!
🟣 姿勢制御トレーニングの具体例
戦略別アプローチで効果的な介入を!
✅ 姿勢制御トレーニングとは?
姿勢ストラテジー(足関節・股関節・ステップ戦略)を適切に使い分けることで、
姿勢保持・動作安定性・転倒予防が実現できます。
それぞれの戦略に合わせたトレーニングを行うことで、
患者の運動パフォーマンスを高め、実生活に近づけることが可能です。
🦶 足関節戦略のトレーニング例
📌 目的:足関節の微調整能力の向上・前庭系の活性化
【トレーニング①】閉眼立位での前後スウェイ練習
- 方法: 壁の前に立ち、軽く踵→つま先へ重心移動
- ポイント: 目を閉じて実施すると固有感覚と前庭感覚が刺激される
- 応用: バランスディスク上で実施することで負荷UP
【トレーニング②】足部での前後押し返し練習
- 方法: セラピストが前後から肩に小さく押圧
- 目標: 足関節のみで押し返し、股関節・膝は使わない
- 頻度: 1日2回×各方向5回ずつ
✅ 特に立位が不安定な高齢者・小脳失調患者に有効
🧍♀️ 股関節戦略のトレーニング例
📌 目的:体幹・股関節の回旋動作獲得、足関節が使えない場面での姿勢制御
【トレーニング①】膝を軽く曲げての骨盤スウェイ
- 方法: 股関節に手を添えて、体幹だけを前後左右にゆっくり動かす
- 注意点: 足部を固定し、足関節戦略が出ないようにする
【トレーニング②】台の上に立ち、前屈・後屈動作
- 目的: 身体が不安定になる環境での股関節主導の制御学習
- 応用: 壁を背にして、前屈時に軽く手を離すなどで安全確保
✅ 股関節戦略は視覚・足部感覚が使いにくい場面に重宝
🚶 ステップ戦略のトレーニング例
📌 目的:バランス崩壊時に素早く一歩出す力の獲得
【トレーニング①】突発的な前方・側方への外乱刺激
- 方法: セラピストが肩を前・横から軽く押す→一歩踏み出す
- 重要: 意図せず起こるようにランダム性を加える
【トレーニング②】「ステップターゲット」使用法
- 道具: 床にカラーマットや足型を配置
- 方法: 「赤!」などの音声指示で指定位置にステップ
- 利点: 注意・判断・反応を統合した総合課題として実用性◎
✅ 転倒既往歴のある患者、パーキンソン病や脳卒中患者に推奨
🧠 姿勢制御トレーニングのポイントまとめ
| 戦略 | 対象者 | トレーニングのキーポイント |
|---|---|---|
| 足関節戦略 | 小脳障害・高齢者 | 感覚入力と立位安定性 |
| 股関節戦略 | 体幹不安定例・視覚障害者 | 骨盤コントロール |
| ステップ戦略 | パーキンソン病・脳卒中 | 素早い一歩の誘導 |
🎯 姿勢戦略は「戦術」ではなく「反射的な反応」へと導くことが鍵!
日常に即した環境設定と課題設計で、実用的なバランス戦略を育てましょう。
🟣 国家試験対策ポイント
✅ 1. 姿勢ストラテジーの基本を押さえよう!
国家試験では、姿勢保持メカニズム・バランス反応の仕組みが繰り返し問われています。
特に、以下の3つの姿勢制御戦略の理解は超重要!
| 戦略 | 説明 | 特徴 | 出題キーワード例 |
|---|---|---|---|
| 足関節戦略 | 軽度のバランス崩れに対処 | 微調整・立位維持 | 固有感覚、背屈・底屈、前後動揺 |
| 股関節戦略 | 中等度のバランス崩れに対処 | 骨盤・体幹の大きな動き | 回旋・骨盤移動、体幹主導、視覚補正 |
| ステップ戦略 | 大きなバランス崩壊時に使用 | 立位保持不可→一歩出す | 一歩前進、外乱刺激、反応遅延 |
📝 出題の狙いは「どの戦略が優位に使われるか?」を見抜くこと!
✅ 2. 出題パターン別対策
📌 パターン①:バランス制御に関する用語の穴埋め
例:次の空欄に入る最も適切な語句を選べ。
姿勢制御戦略のうち、立位中に軽度の外乱刺激が加えられた場合、最も初期に用いられるのは「( )」である。
【解答】足関節戦略(反射的な反応を問う)
📌 パターン②:疾患ごとの姿勢制御の特徴を問う
例:次のうち、パーキンソン病患者の姿勢制御戦略として最も典型的な所見はどれか。
A. 足関節戦略の過剰依存
B. ステップ戦略の遅延
C. 股関節戦略の欠如
D. 感覚統合の過敏化
【解答】B. ステップ戦略の遅延(運動開始の遅れがポイント)
📌 パターン③:臨床推論(動画・場面設定付き)
例:脳卒中後の患者が、立位保持中にセラピストが肩を押すと後方へ転倒した。どの戦略が機能していないと考えられるか。
【解答】ステップ戦略(後方へのバランス修正ができていない)
✅ 3. 覚えておきたい関連ワード(頻出用語集)
- 姿勢反応(Postural Response)
- 外乱刺激(Perturbation)
- 予測的姿勢制御(Anticipatory Postural Adjustment)
- 視覚依存・固有感覚依存
- 立位保持・転倒閾値(LOF:Limits of Stability)
📚 用語の意味をしっかり言語化して覚えると、選択肢で迷わなくなる!
✅ 国家試験対策のポイントまとめ
| 覚えるべきこと | 重要度 |
|---|---|
| 姿勢ストラテジー3種の違いと特徴 | ★★★★★ |
| 各疾患で優位に使われる戦略 | ★★★★☆ |
| 出題される文言・用語 | ★★★★☆ |
| 外乱刺激に対する反応の流れ | ★★★★☆ |
| 書籍・図表を使った理解 | ★★★☆☆ |
🧠 「この患者、どの戦略を使ってバランスとってる?」とイメージしながら覚えるのがコツ!
🟣 Q&A|姿勢制御ストラテジーに関するよくある質問
❓Q1. 足関節戦略・股関節戦略・ステップ戦略は同時に使われるの?
🟢 A. 状況によっては“同時または連続的”に使われます。
実際の姿勢制御では、「この戦略しか使わない」ということはほとんどなく、
足関節→股関節→ステップというように、段階的かつ組み合わせて使われることが多いです。
特に実生活では不規則な刺激が入るため、
複数の戦略を連携して使える能力が重要です。
❓Q2. パーキンソン病患者に多い姿勢戦略の特徴は?
🟢 A. ステップ戦略の遅延や過小反応が特徴です。
パーキンソン病では姿勢反応の発現が遅れたり、ステップ幅が小さくなったりします。
結果的に、**後方突進(retropulsion)**や転倒リスクが高まります。
➡ ステップ戦略の誘導トレーニングが重要!
❓Q3. 姿勢制御トレーニングはどの時期から行うのが良い?
🟢 A. 基本動作が自立しかけた時点で「初期から」導入可能です。
たとえば、脳卒中で座位・立位が可能になったら、
低負荷の足関節戦略トレーニング(重心移動練習など)を早期に取り入れましょう。
転倒予防・運動再学習の視点からも、**予測的姿勢制御(APA)**の訓練は早期から行うことが推奨されます。
❓Q4. 姿勢ストラテジーは国家試験でどう出題される?
🟢 A. 「状況設定 → 適切な戦略を選ばせる」パターンが多いです。
例)「立位時に肩を前から押した際、後方に転倒した → 何の戦略が不十分?」
➡ 正解:ステップ戦略
また、疾患ごとの傾向(パーキンソン病は遅延、脳卒中は左右差)を押さえておくと◎
❓Q5. 患者にどの戦略が使えているか、どう評価するの?
🟢 A. 外乱刺激を加えて、どのようにバランス修正しているかを観察します。
- 足関節戦略: その場で足関節のみで修正していれば使用されている
- 股関節戦略: 骨盤を前後左右に素早く動かして対応していれば使用されている
- ステップ戦略: バランス崩壊時に一歩踏み出していれば使用されている
📌Point: 評価は「何を使ってリカバリーしたか」を軸に観察する!
❓Q6. 高齢者ではどの姿勢戦略が低下しやすい?
🟢 A. 足関節戦略の感覚的なフィードバックと、ステップ戦略の反応速度が低下しやすいです。
高齢者では固有感覚や視覚、前庭系の機能が低下しやすく、
また、一歩踏み出すステップの反応時間が遅れる傾向もあります。
➡ 足関節・ステップの両方を強化するトレーニングが有効!
❓Q7. 実際のリハビリではどの戦略から始めるべき?
🟢 A. 安定した環境下での足関節戦略 → 状況に応じて応用へ。
- 姿勢制御の基礎:足関節戦略(感覚統合・微調整)
- 中等度の不安定性:股関節戦略(骨盤コントロール)
- 動的課題・転倒既往例:ステップ戦略(反応時間・空間認識)
📚 徐々に難易度を上げ、複数戦略の使い分けへ展開させるのが理想です。
🔵 ガイドライン|姿勢制御と転倒予防に関する推奨事項
姿勢制御のトレーニングや評価は、さまざまなガイドラインでも「転倒予防」や「運動機能改善」のために重要視されています。
ここでは、代表的な国内外のガイドラインをもとに、姿勢ストラテジーに関する実践的な推奨事項をまとめます。
✅ 日本理学療法士協会|高齢者の転倒予防マニュアル
「高齢者における転倒予防のための理学療法」より一部抜粋
🔸推奨事項:
- 姿勢制御機能は包括的に評価すること。(感覚統合・姿勢反応・下肢筋力)
- 足関節戦略・股関節戦略・ステップ戦略の“実用性”を確認する。
- 多面的なアプローチ(運動学習・環境調整・服薬管理)を統合的に行う。
➡ 個別性のある介入計画と、反復練習による自動化が強調されています。
✅ 日本転倒予防学会|2023年版 転倒予防推進ガイド
🔸推奨される姿勢制御訓練:
- 立位での重心移動トレーニング(足関節優位)
- 不安定支持面でのバランス保持訓練(股関節優位)
- バランス崩壊時の一歩踏み出し訓練(ステップ戦略)
🔸重要な補足:
- 感覚入力の偏り(視覚・前庭感覚)への配慮
- フィードバックからフィードフォワード制御への移行も意識すること
✅ 米国理学療法士協会(APTA)|Balance & Fall Risk 指針
🔸Balance Strategies に関する明記:
- Older adults should practice all three postural strategies in progressive challenges.
(訳:高齢者は3つの姿勢戦略すべてを、難易度を変えながら練習すべき)
🔸Clinical Recommendation:
- Use step strategy training in populations with delayed postural reaction time.
(訳:姿勢反応の遅延がみられる対象には、ステップ戦略のトレーニングを活用)
➡ パーキンソン病や脳卒中、整形疾患術後なども対象に含まれる。
✅ WHO(世界保健機関)|Global report on fall prevention(2007)
「転倒は予防可能である」という視点から、環境整備+運動介入の組み合わせが最も効果的としています。
🔸理学療法的視点からの提言:
- 動的バランストレーニングは、転倒の発生率を20〜40%減少させうる
- 姿勢反応戦略を含む課題指向型訓練が最も有効
✅ 総合的まとめ:実践への活かし方
| 戦略 | 評価ポイント | トレーニング方法の例 |
|---|---|---|
| 足関節戦略 | 重心移動の微調整、足趾〜足関節の使い方 | 両足立ちでの前後左右重心移動練習 |
| 股関節戦略 | 骨盤のダイナミックな動き、軸の操作性 | バランスボード上での骨盤主導運動 |
| ステップ戦略 | バランス崩壊への対応速度、反応性 | 外乱刺激→一歩踏み出す練習、方向変換ステップ |
📚 書籍紹介
- 『動作分析 臨床活用講座―バイオメカニクスに基づく臨床推論の実践』(石井 慎一郎、メジカルビュー社)
- 『運動療法学: 障害別アプローチの理論と実際』(市橋 則明、文光堂)
- 『運動療法学 (Crosslink 理学療法学テキスト)』(対馬 栄輝、メジカルビュー社)
🟢 まとめ|姿勢制御ストラテジー臨床応用のポイント
- 姿勢制御ストラテジーは、足関節・股関節・ステップの3つが連携してバランス保持に働く。
状況に応じて適切な戦略を選択し、連携させることが重要。 - 脳卒中やパーキンソン病、高齢者などの臨床症例では、それぞれの戦略の障害パターンや特徴を理解することが必須。
例えば、脳卒中では左右差の認識と股関節戦略の強化が必要。 - リハビリ介入では、基礎的な足関節戦略トレーニングから開始し、徐々に股関節やステップ戦略へと展開。
難易度を調整しながら多面的にアプローチすることで効果的な運動学習が可能。 - 国家試験対策では、姿勢制御の各戦略の特徴と疾患別の影響、具体的な評価法を押さえることが合格の鍵。
⚠️ 注意点
- 患者の状態や疾患特性に合わせて介入内容をカスタマイズすること。
一律のプログラムは効果が薄いため、個別評価が必須。 - 過度な負荷や不安定すぎる環境での訓練は逆効果となる場合がある。
安全管理を徹底し、段階的に負荷を増やすことが重要。 - 姿勢制御は感覚情報の統合に依存するため、視覚・前庭感覚の障害も考慮に入れる。
- トレーニング効果の持続には、日常生活での反復練習や環境調整も必要。
🟣 最後に
姿勢制御ストラテジーの理解と適切な介入は、患者の転倒予防や日常生活動作の質向上に直結します。
臨床現場での評価と訓練プログラム設計に役立ててください。




コメント